سرطان مری از مری که یک اندام لوله مانند در دستگاه گوارش سرچشمه می گیرد. این لوله توخالی و عضلانی، دهان را به معده متصل می کند. مری مواد غذایی و مایعات بلعیده شده را از طریق گلو و به دستگاه گوارش منتقل می کند. در بسیاری از موارد، تومور در ابتدا در سلول های تشکیل دهنده لایه مرطوب مری (مخاط) ایجاد می شود.
با پیشرفت سرطان، ممکن است فراتر از پوشش مری گسترش یابد و به لایه های خارجی مری و غدد لنفاوی مجاور حمله کند. پس از ورود به سیستم لنفاوی، سرطان مری می تواند به طور بالقوه در سراسر بدن حرکت کند و به اندام ها و بافت های دوردست گسترش یابد.
انواع سرطان مری چیست؟
سرطان مری (Esophageal Cancer) بر اساس نوع سلول هایی که بدخیمی در آنها منشا گرفته است، دسته بندی می شود. دو نوع اصلی عبارتند از:
- سرطان سلول سنگفرشی Squamous cell carcinoma : در سلول های نازک و مسطح در پوشش مری، معمولاً در دو سوم فوقانی مری (نزدیک حلق) تشکیل می شود.
- آدنوکارسینوم Adenocarcinoma : در سلول های غده تولید کننده مخاط در پوشش مری، معمولاً در یک سوم پایین مری (نزدیک معده) تشکیل می شود.
در حالی که سرطان سلول سنگفرشی شایعترین نوع سرطان مری در سراسر جهان است، آدنوکارسینوما رایج ترین نوع سرطان مری در ایالات متحده است.
تومور مری
چه عواملی باعث سرطان مری می شوند؟
سرطان مری نسبتاً نادر است و علل دقیق آن هنوز مشخص نیست. با این حال، دانشمندان ارتباط علتی بین اسید دئوکسی ریبونوکلئیک آسیب دیده (DNA) در سلول های مخاط مری و سرطان مری را شناسایی کرده اند.
DNA ماده شیمیایی است که به عنوان حامل اطلاعات ژنتیکی عمل می کند. عملکرد سلولی را کنترل می کند. همچنین دستورالعمل هایی را در مورد زمان تکثیر و مرگ سلول های خاص ارائه می دهد. ژن هایی که به سلول ها دستور رشد، تقسیم و زنده ماندن را می دهند، انکوژن نامیده می شوند. ژن هایی که به سلول ها دستور می دهند تقسیم خود را متوقف کرده و در زمان مناسب بمیرند، ژن های سرکوب کننده تومور نامیده می شوند.
DNA آسیب دیده می تواند دستورالعمل های نادرستی را ارسال کند. این دستورالعمل های نادرست سهواً ژن های سرکوب کننده تومور را “روشن” یا “خاموش” می کند. این می تواند باعث شود که برخی سلول ها خیلی سریع تقسیم شده و برخی دیگر فراتر از عمر طبیعی خود زندگی کنند. در نتیجه، ممکن است تعداد زیادی سلول ایجاد شود. برخی از سلول های اضافی ممکن است به هم متصل شوند و تومور ایجاد کنند.
علل سرطان مری چیست؟
صفات خاصی – اعم از اکتسابی و ارثی – می توانند بر یکپارچگی DNA سلولی در مخاط مری تأثیر بگذارند. و در نتیجه خطر ابتلا به سرطان مری را افزایش دهند. برخی از عوامل خطر شناخته شده برای سرطان مری عبارتند از:
- سوزش مری – التهاب مزمن پوشش مری ناشی از بیماری ریفلاکس معده (GERD) ، مری بارت ، آشالازی. (وضعیتی که در آن عضلات مری تحتانی شل نمی شوند ، مانع از عبور غذا به معده می شود). سندرم پلامر-وینسون (یک بیماری غیرمعمول که باعث مشکل در بلع می شود). زخم در اثر بلعیدن.
- ضربه مری – ضربه مستقیم یا آسیب دیدگی دیگر در مری.
- قرار گرفتن در معرض مواد سرطان زا. – تماس مداوم با مواد سرطان زا شیمیایی.
- برخی از عادت ها. مثل مصرف بیش از حد دخانیات، نوشیدنی های الکلی ، مایعات بسیار گرم.
- کمبودهای تغذیه ای. – عدم تعادل ویتامین یا مواد معدنی یا دریافت ناکافی میوه و سبزیجات.
- داروهای خاص. – استفاده طولانی مدت از داروهای ضد التهاب غیراستروئیدی (NSAID) یا آنتاگونیست های گیرنده H2
- چاقی – اضافه وزن بدن یا بافت چربی.
- ژنتیک.
تا آنجا که ممکن است این عوامل خطر را کنترل کنید. زیرا آسیب DNA می تواند نه تنها سلول های مخاط مری، بلکه سلول های دیگر بدن را نیز تحت تأثیر قرار دهد. در حقیقت، دانشمندان بر این باورند که آسیب DNA سلولی در ایجاد بسیاری از انواع سرطان نقش دارد.
علائم سرطان مری چیست؟
اغلب اوقات، علائم هشدار دهنده اولیه سرطان مری – در صورت وجود – خفیف و غیر اختصاصی هستند. بنابراین به راحتی نادیده گرفته می شوند. در بسیاری از موارد، اولین علامت مشکل در بلع (دیسفاژی) است. یا از سرفه که در بلع تداخل ایجاد می کند. با پیشرفت سرطان مری، علائم آن معمولاً بدتر می شود.
علاوه بر مشکل در بلع، برخی دیگر از علائم هشدار دهنده سرطان مری عبارتند از:
- درد یا احساس سوزش در پشت استخوان سینه (در وسط قفسه سینه)
- سوزش سردل
- سوi هاضمه
- کاهش اشتها
- کاهش وزن بدون دلیل
- خون در مدفوع (ناشی از خونریزی مری)
- یک توده قابل لمس در زیر پوست در قفسه سینه
اگر سرطان مری به فراتر از مری گسترش یابد، بسته به اینکه روی کدام اندام ها یا بافت ها تأثیر بگذارد، می تواند علائم مختلف دیگری را ایجاد کند. برخی از نمونه ها عبارتند از:
- سکسکه
- گرفتگی صدا یا سرفه مزمن
- کمردرد
- هیپرکلسمی و درد استخوان
- فیستول های تنفسی
توجه به این نکته مهم است که علاوه بر سرطان مری، بسیاری از این علائم می تواند به دلیل سایر شرایط جدی ایجاد شود. بنابراین، برای اطمینان از درمان سریع و موثر – که می تواند منجر به نتیجه و کیفیت بهتر زندگی شود – بهتر است هرچه سریعتر با پزشک در مورد هر گونه تغییر در سلامتی غیر معمول مشورت کنید.
چگونه سرطان مری تشخیص داده می شود؟
روند تشخیص سرطان مری معمولاً با آزمایش تصویربرداری آغاز می شود. قبل از گرفتن اشعه ایکس، می توان یک مایع بی خطر را برای پوشاندن دیواره های داخلی مری بلعید تا وضوح تصاویر حاصل را افزایش دهد. آزمایشات تصویربرداری دیگ، مانند تصویربرداری تشدید مغناطیسی (MRI) ، توموگرافی کامپیوتری (CT) همراه با اسکن و توموگرافی انتشار پوزیترون (PET) نیز ممکن است استفاده شود.
در تصاویر، سرطان مری در مراحل اولیه ممکن است شبیه برجستگی های کوچک گرد یا نواحی مسطح (پلاک) باشد. سرطان مری پیشرفته تر ممکن است به صورت نواحی بزرگ نامنظم یا باریک دیده شود. اگر تصاویر سرطان مری احتمالی را نشان دهند، روند تشخیص ممکن است با موارد زیر ادامه یابد:
- مری – یک لوله نازک و انعطاف پذیر با یک دوربین متصل به نور و کوچک (دامنه) از گلو بیمار عبور می کند و به مری او منتقل می شود. تصاویر با وضوح بالا که توسط دوربین گرفته می شود در یک مانیتور خارجی در زمان واقعی نمایش داده می شود و به پزشک اجازه می دهد تا قسمت داخلی مری را با جزئیات مشاهده کند.
- بیوپسی
- آزمایش خون – شمارش کامل خون (CBC) می تواند کم خونی (تعداد گلبول های قرمز خون کمتر از حد طبیعی) را تشخیص دهد. این حالت ممکن است در اثر خونریزی تومور مری ایجاد شود.
- آزمایش آنزیم کبد می تواند عملکرد کبد را بررسی کند، که ممکن است تحت تأثیر سرطان مری متاستاز شود.
اگر تشخیص سرطان مری تأیید شود، ممکن است آزمایشات بیشتری انجام شود تا مشخص شود که سرطان تا چه حد گسترش یافته است.
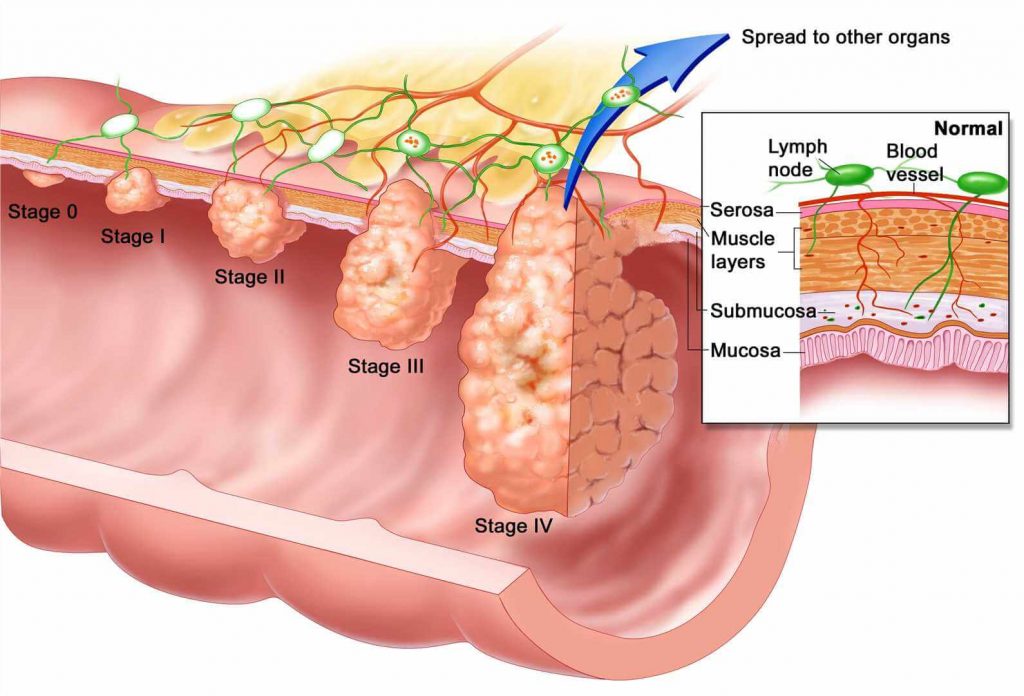
مراحل سرطان مری چیست؟
در بسیاری از موارد، سرطان مری از طریق بررسی نمونه های بافتی به دست آمده در طی یک روش جراحی، به صورت پاتولوژیک مرحله بندی می شود. روند مرحله بندی پیچیده است و عوامل زیادی را در نظر می گیرد. هنگام تعیین مرحله سرطان، بسیاری از پزشکان از سیستم TNM کمیته مشترک آمریکایی سرطان (AJCC) استفاده می کنند که مبتنی بر سه اطلاعات کلیدی است:
- اندازه تومور (T) – میزان گسترش سلول های سرطانی فراتر از پوشش مری به لایه های خارجی مری
- درگیری غدد لنفاوی (N) – میزان حمله سلول های سرطانی به غدد لنفاوی مجاور
- متاستاز (M) – میزان متاستاز سلول های سرطانی در غدد لنفاوی یا اندامهای دور
پس از ارزیابی اطلاعات TNM (اندازه تومور – درگیری غدد لنفاوی-متاستاز)، یک پزشک می تواند سرطان را در یک مرحله طبقه بندی کند. به عبارت ساده، مراحل سرطان مری عبارتند از:
مرحله ۰ – سلول های مری غیر سرطانی اما غیرطبیعی (دیسپلازی با درجه بالا) شناسایی شده است ، که به طور بالقوه می تواند به سرطان تبدیل شود.
مرحله ۱ – سلول های سرطانی مری به لایه داخلی دیواره مری تبدیل شده اند.
مرحله ۲ – سلول های سرطانی مری به لایه اصلی عضلانی مری گسترش یافته اند.
مرحله ۳ – سلول های سرطانی مری به دیواره خارجی مری نفوذ کرده و به غدد لنفاوی یا اندام های مجاور حمله کرده اند.
مرحله ۴ – سلول های سرطانی مری به غدد لنفاوی یا اندام های دور متاستاز داده اند.
سرطان مری چگونه درمان می شود؟
هنگامی که در مراحل اولیه تشخیص داده شود، سرطان مری قابل درمان است. در تعیین مناسب ترین روش درمانی، یک نکته اساسی این است که آیا می توان سرطان را با جراحی ، که متداول ترین روش درمان سرطان مری است، از بین برد یا خیر.
برای انجام این تعیین، پزشک محل سرطان و میزان شیوع آن را ارزیابی می کند و همچنین ارزیابی می کند که آیا بیمار از توانایی کافی برای انجام عمل جراحی برخوردار است یا خیر.
سرطان های مری که به ساختارهای حیاتی یا غدد لنفاوی یا اندام های دور گسترش یافته اند، معمولاً قابل برداشتن نیستند. در این شرایط ، رویکردهای درمانی دیگر مانند شیمی درمانی یا پرتودرمانی ممکن است مورد بحث قرار گیرد.
به طور کلی ، گزینه های اصلی درمان سرطان مری عبارتند از:
عمل جراحی مری
روشی که معمولاً برای رفع سرطان مری انجام می شود ، جراحی مری است که شامل برداشتن تمام یا بخشی از مری، برخی از غدد لنفاوی مجاور و بخشی از معده است.
پرتو درمانی مری
پرتودرمانی شامل انتقال دقیق اشعه ایکس یا ذرات پرانرژی به تومور برای از بین بردن سلول های سرطانی است. این روش درمانی ممکن است قبل از جراحی برای کوچک سازی تومور و آسان تر شدن برداشتن آن انجام شود. برای افزایش اثربخشی، پرتودرمانی گاهی اوقات با شیمی درمانی ترکیب می شود.
دو نوع اصلی پرتودرمانی برای درمان سرطان مری استفاده می شود:
- پرتودرمانی با پرتوی خارجی (EBRT) – متداول ترین روش پرتودرمانی برای سرطان مری، رادیوتراپی خارجی است. EBRT غالباً به صورت سرپایی در طی دو تا ۱۰ هفته انجام می شود و روزانه یک جلسه درمانی برای پنج روز متوالی انجام می شود و پس از آن یک استراحت دو روزه انجام می شود.
- پرتودرمانی داخلی (brachytherapy) – این روش برای درمان یک ناحیه وسیع مناسب نیست، اما ممکن است از آن برای کوچک کردن تومور استفاده شود ، که می تواند بلع را آسان کند و سایر علائم سرطان مری پیشرفته را تسکین دهد.
شیمی درمانی سرطان مری
شیمی درمانی معمولاً به عنوان یک درمان سیستمیک برای سلول های سرطانی گسترده که متاستاز داده اند، انجام می شود. شیمی درمانی شامل استفاده از داروهای قدرتمند است. داروها می توانند در سراسر بدن گردش یافته و به سلول های سرطانی منتقل شده به اندام ها و بافت های دوردست برسند.
شیمی درمانی می تواند برای از بین بردن سلول های سرطانی بسیار موثر باشد. زیرا داروهای مورد استفاده به طور خاص سلول های تقسیم سریع را هدف قرار می دهند. (تقسیم سریع سلول از ویژگی های بارز سرطان است). با این حال، برخی از سلول های سالم نیز از این ویژگی برخوردارند. به عنوان مثال، سلول های مغز استخوان، فولیکول های مو و پوشش روده به طور طبیعی خیلی سریع تقسیم می شوند.
داروهای شیمی درمانی نمی توانند بین سلول های سرطانی که به سرعت تقسیم می شوند و سلول های سالم که به سرعت تقسیم می شوند تمایز قائل شوند. این روش درمانی می تواند برخی سلول های سالم را از بین ببرد. بسته به سلول هایی که تحت تأثیر قرار می گیرند، تعدادی از عوارض جانبی می تواند ایجاد شود مانند خستگی، کبودی آسان، افزایش خطر عفونت، کم خونی، ریزش مو، حالت تهوع و استفراغ. (اسپور گانودرما باعث بهبود خستگی ناشی از سرطان می شود)
دوره های شیمی درمانی
شیمی درمانی معمولاً به صورت دوره ای انجام می شود و هر دوره درمانی به دنبال آن استراحت انجام می شود تا بدن بتواند مدتی از هرگونه عوارض جانبی بهبود یابد. به طور کلی، چرخه شیمی درمانی دو تا چهار هفته طول می کشد و بسیاری از بیماران چندین دوره درمان را دریافت می کنند.
با ادامه تحقیقات و آموختن بیشتر در مورد ویژگی های منحصر به فرد سلول های سرطانی، داروهای جدید به طور مداوم در حال تولید هستند تا این ویژگی ها را دقیقاً هدف قرار دهند و درمان دقیق سرطان را تنظیم کنند. در نتیجه احتمال عوارض جانبی کاهش می یابد. این روش که به عنوان درمان هدفمند شناخته می شود، ممکن است همراه با شیمی درمانی سنتی یا به جای آن استفاده شود.
آیا می توان از سرطان مری پیشگیری کرد؟
هنوز هیچ کس با اطمینان نمی داند که چه عواملی باعث ایجاد سرطان مری می شود. به احتمال زیاد، تغییرات سرطانی در پوشش مری ناشی از یک کنش متقابل پیچیده در انواع مختلف فیزیکی، سبک زندگی و عوامل محیطی است. برخی از این عوامل، مانند سیگار کشیدن، از قبل کاملاً اثبات شده اند و قابل کنترل هستند. عادات سالمی که می توانند در زندگی روزمره گنجانده شوند تا از سرطان جلوگیری شود، مانند:
- اجتناب از مصرف دخانیات ، که یک عامل خطر شناخته شده نه تنها برای سرطان مری بلکه برای بسیاری از انواع دیگر سرطان است.
- محدود کردن مصرف نوشیدنی های الکلی و مایعات بسیار داغ
- مصرف یک رژیم غذایی مغذی و متعادل که سرشار از انواع میوه ها و سبزیجات باشد
- ورزش منظم
- حفظ وزن سالم
کدام قارچ دارویی برای درمان سرطان بهتر است ؟
هیچ یک از مطالعات قارچ را به عنوان یک درمان مستقل توصیه نمی کند. در عوض، محققان دریافته اند که قارچ های دارویی در کنار درمان هایی مانند شیمی درمانی می تواند مفید باشد. محققان مطالعات روی پنج نوع قارچ دارویی را به عنوان درمان های مکمل سرطان بررسی کردند. از مهمترین آن ها می توان به ترکی تیل، گانودرما اشاره نمود.
قارچ ترکی تیل حاوی ترکیباتی به نام PSP و PSK است. منبع PSP و PSK برای جلوگیری از رشد سلول های سرطانی ظاهر می شوند.
برخی از شواهد نشان می دهد، PSP ممکن است توانایی تحریک سیستم ایمنی بدن را داشته باشد. به ویژه هنگامی که با سایر درمان های ضد سرطان ترکیب شود. طبق اطلاعات موسسه ملی سرطان ، PSK در ژاپن یک درمان کمکی مورد تایید سرطان است.
همچنین قارچ گانودرما نیز در تحقیقی اثر ضد سرطانی را به تنهایی یا در ترکیب با شیمی درمانی و رادیوتراپی نشان می دهد. در سال ۲۰۱۰ جانگ و همکارانش و در سال ۲۰۱۱ چن و زونگ از مهار تهاجم تومور و متاستاز توسط اسید ganoderic T و تری ترپنوئید قارچ گانودرما خبر دادند. اسید Ganoderic T قارچ گانودرما تجمع سلولی و چسبندگی سلول را مهار می کند.(منبع)
اسپور گانودرما به عنوان یک روش درمانی جایگزین برای کنترل خستگی
اسپور گانودرما دارای بسیاری از مؤلفه های مؤثر از جمله ترکیبات فعال زیستی مانند پلی ساکاریدها، تری ترپنتوئیدها، آلکالوئیدها، آنزیم ها و پروتئین ها است. و براساس نتایج این تحقیق، گانودرما به عنوان یک روش درمانی جایگزین برای کنترل خستگی ناشی از سرطان پیشنهاد شده است.
اسپور گانودرما میتواند بدون هیچ گونه عوارض جانبی، اثرات مفیدی بر خستگی ناشی از سرطان و بهبود کیفیت زندگی در بیماران مبتلا به سرطان داشته باشد. بیمارانی که به مدت ۴ هفته با پودر گانودرما دریافت کرده اند می توانند درجه خستگی کمتری را تجربه کنند .